Этап первый. Проверьте свое здоровье
Консультации специалистов
Посещение врача – отправная точка для пары. Специалист изучит историю болезни, оценит состояние здоровья, назначит анализы. Это необходимо для того, чтобы исключить заболевания (ЗППП, гепатит В, С), которые могут стать причиной патологий плода, передаться ребенку, спровоцировать выкидыш.
Обязательно сообщите врачу, какие препараты или добавки вы принимаете: некоторые лекарства могут быть противопоказаны беременным – их следует заменить. Мужчинам не стоит скрывать, если для наращивания мышц они использовали гормональные препараты: такие средства существенно ухудшают качество спермы, поэтому зачатие нужно планировать не ранее чем через 3 месяца после окончания курса.
Еще один важный момент – сдача родителями крови на резус-фактор, чтобы предотвратить резус-конфликт мамы и ребенка.
Сделайте прививки
Проведенная заранее вакцинация защитит маму и ребенка во время беременности от таких заболеваний, как гепатит, полиомиелит, краснуха
Поэтому важно проверить, какие прививки у вас уже есть, а какие предстоит сделать
Вакцинация обязательна для женщины. Но не помешает она и мужчине, чтобы снизить риск заражения жены, ребенка.
Не забудьте уточнить, через сколько времени после прививки возможно зачатие.
Посетите стоматолога
Этот совет предназначен для женщины. При беременности кальций активно вымывается из организма. Результат – быстрое развитие кариеса. Так как при лечении зубов у беременных нередко возникают проблемы (например, нельзя использовать некоторые препараты для анестезии), лучше позаботиться о здоровье зубов заранее.
Также помните, что гормональные изменения во время вынашивания малыша могут спровоцировать болезни десен, а своевременная консультация стоматолога предупредит серьезные осложнения.
Кому необходимо планирование беременности?
Ответственно подойти к этапу планирования беременности рекомендуется всем парам, решившимся на рождение малыша в ближайшем будущем. При этом особенно внимательно отнестись к правильному планированию необходимо следующим категориям будущих родителей:
- при наличии в анамнезе проблем с зачатием и диагностированном ранее бесплодии;
- при наличии хронических патологий любой системы организма;
- в случае возраста одного из партнеров старше 35 лет;
- при наличии в семейном анамнезе прецедентов рождения детей с генетическими отклонениями;
- при наличии любых эндокринных расстройств;
- при наличии гинекологических заболеваний.
На основании врачебных консультаций и анализов, специалист назначит лечение и схему коррекции образа жизни родителей. Чаще изменения касаются отказа от вредных привычек, коррекции питания и физической активности, нормализации веса и витаминизации организма.
В клинике «Линия жизни» имеется современная аппаратная и лабораторная база для проведения всех этапов диагностики при планировании беременности. Кроме того, в нашей команде работают лучшие узкопрофильные специалисты в области гинекологии, урологии, репродуктологии, генетики и эндокринологии.
Что нужно знать женщине перед зачатием ребенка
Когда начинать подготовку к зачатию?
Готовиться к зачатию желательно заранее, не за неделю, а за 3-4 месяца. Это нужно для того, чтобы предупредить возможные риски, привести организм в порядок, чтобы он был готов к наступлению беременности, а также к вынашиванию и родам. И естественно, такая подготовка нужна, чтобы позаботиться о здоровье будущего ребенка.
Какие анализы надо сдавать?
Как только пара решила, что они хотят стать родителями, необходимо сдать анализы, чтобы оценить состояние здоровья. Женщине лучше посетить врача и получить направления на анализы и обследования. А вот мужчины неохотно относятся к подобным мероприятиям и могут отказываться «ходить по врачам». В этом случае будущего отца обязательно следует уговорить на «обязательный минимум» – сдать кровь на заболевания, передающиеся половым путем. Это очень важный пункт планирования зачатия, так как один партнер может заразить другого, а это в свою очередь, может вызывать или бесплодие, или пороки развития у ребенка.
Если у кого-то из пары обнаружится заболевание, необходимо его вылечить и уточнить у врача, через какое время после выздоровления можно планировать беременность.
Когда прекращать предохраняться?
Если женщина принимала оральные контрацептивы (противозачаточные таблетки), от них следует отказаться примерно за три месяца до предполагаемого зачатия, а в это время стоит пользоваться средствами барьерной контрацепции. Спираль также следует удалить за три-четыре месяца до зачатия. Дело в том, что после гормональной контрацепции женскому организму потребуется примерно три месяца, чтобы восстановить естественный гормональный фон и вернуть в норму процесс овуляции. Кстати, восстановить нормальный регулярный цикл поможет витаминно-минеральный комплекс Прегнотон с экстрактом витекса.
Что можно есть?
Постепенно следует нормализовать вес и питание. Лишний вес у будущей мамы может сильно осложнить течение беременности, а любое осложнение сказывается на здоровье будущего малыша. Из рациона при планирования зачатия следует исключить снеки, полуфабрикаты, фаст-фуд и другие продукты с консервантами, искусственными ароматизаторами. Эти продукты могут стать причиной аллергии у будущего ребенка. Также будущей маме желательно снижать количество соли и сахара, т.к. во время беременности нередки осложнения на почки (и поэтому беременным советуют отказаться от соли) и диабет беременных (и тогда от сладкого придется отказаться совсем). Постепенно в меню следует увеличивать долю овощей и мяса, запеченного или отваренного на пару. Диетологи считают, что поэтапная смена рациона вызовет меньше психологического дискомфорта и будет более приятной, чем резкий отказ от привычной еды.
Какие витамины нужны до беременности?
За три месяца до планируемого зачатия следует начать принимать фолиевую кислоту (витамин В9). Она нужна уже с самых первых дней после зачатия. При недостатке фолиевой кислоты на 14-28 день развития у эмбриона могут сформироваться серьезные пороки развития. В этот период женщина еще не знает о своей беременности. Поэтому прием фолиевой кислоты на этапе подготовки к зачатию – это золотое правило для всех, кто мечтает о здоровом ребенке. Также женщине следует принимать йод, так как при недостатке йода нарушается гормональный баланс и может снизиться вероятность наступления беременности.
Оптимальное решение – принимать витаминно-минеральный комплекс для женщин, планирующих зачатие.
ВМС
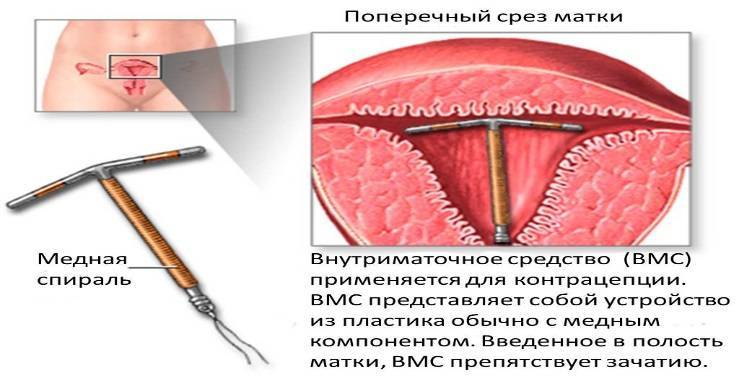
- ВМС является небольшим пластиковым или медным приспособлением, которое размещается внутри матки женщины ее гинекологом. Некоторые ВМС выпускают небольшие количества прогестерона. ВМС может быть оставлена на месте в течение 5 – 10 лет, в зависимости от используемого вида ВМС.
- ВМС могут быть размещены практически в любое время.
- ВМС являются безопасными и хорошо работают. Менее 1 из 100 женщин в год беременеют при применении ВМС.
- Риски и осложнения включают судороги, кровотечения (иногда тяжелые), а также перфорацию матки.
- Прогестероновые ВМС часто вызывает необычную пигментацию в течение первых нескольких месяцев. У 50% женщин могут полностью прекратиться менструации к концу первого года. Этот эффект исчезает, как только ВМС удаляют.
Как увеличить шансы на зачатие ребенка?
- Ведите регулярную половую жизнь. Для наступления беременности достаточно 2-3 половых актов в неделю.
- Попробуйте вычислить овуляцию (выход яйцеклетки из яичника). Ее продолжительность составляет 24-36 часов. Если в этот промежуток времени яйцеклетка встретится со сперматозоидом, произойдет оплодотворение.
- Существует несколько способов определения овуляции в домашних условиях.
- Календарный метод. Обычно яйцеклетка готова к оплодотворению в середине цикла. При менструальном цикле, длящемся 28 суток, выход яйцеклетки происходит на 14 день. Однако под влиянием самых разных обстоятельств (переезд, стресс, диета) овуляция может сместиться: случиться раньше или позже.
- Температурный метод. Он требует ежедневного наблюдения за базальной температурой. Не вставая с постели, женщина с помощью градусника измеряет температуру в полости рта, или во влагалище, или в прямой кишке. Перед выходом яйцеклетки ртутный столбик термометра должен подняться на 0, 2 — 0, 5 градуса. Но у некоторых женщин, несмотря на овуляцию, базальная температура остается прежней.
- Цифровой тест. Он основан на оценке уровня лютеинизирующего гормона и считается одним из самых точных методов.
7. Спермограмма
Статистика показывает, что 50% случаев причиной бесплодия являются мужские проблемы. Планируя отцовство, нужно обязательно посетить андролога или уролога. Определение качественных и количественных характеристик спермы помогает выявить проблему, которая мешает нормальному планированию беременности.
Нормальные показатели спермограммы:
- концентрация сперматозоидов – количество в 1 мл спермы должно превышать 20 млн;
- подвижность сперматозоидов. Категория А – сперматозоиды с быстрой подвижностью и категория В сперматозоиды с медленной подвижностью – их должно быть не менее 25% каждого вида. В норме сперматозоиды категории А+В составляют более 50% от общего числа. Категория С – сперматозоиды с непоступательными движениями – подвижность практически отсутствует. Категория D – неподвижные сперматозоиды. Количество сперматозоидов категории С+D не должно превышать 50%;
- морфология сперматозоидов. В норме более 30% должны иметь нормальное строение;
- объем эякулята должен быть 2 мл и более;
- степень агрегации и аглютинации сперматозоидов. Агглютинация сперматозоидов – это склеивание сперматозоидов между собой, которое препятствует их поступательному движению. В норме быть не должно.
- наличие лейкоцитов и эритроцитов. Лейкоциты имеются всегда 3 – 4 в поле зрения. Эритроцитов не должно быть.
После сдачи анализов возможен один из следующих диагнозов:
- нормозооспермия – параметры в пределах нормы;
- олигозооспермия – снижение количества сперматозоидов;
- астенозооспермия – снижение подвижности сперматозоидов;
- тератозооспермия – увеличение измененных сперматозоидов;
- азоспермия – отсутствие сперматозоидов в эякуляте;
- аспермия – отсутствие эякулята;
- некрозооспермия – наличие погибших сперматозоидов.
Миф 10: Физиологические методы контрацепции (календарный, температурный и цервикальный), позволяют рассчитать «безопасные» для секса дни
Этот миф, по сути, не является мифом. ВОЗ подтверждает реальную эффективность физиологических методов контрацепции, но только в том случае, если их использовать правильно и точно.
К физиологическим методам контрацепции относят календарный и температурный методы.
Календарный метод предполагает расчет «опасных» дней в зависимости от продолжительности менструации. Опасными в плане беременности днями считаются 5 дней до овуляции (максимальная продолжительность жизни сперматозоидов) и два дня после овуляции (продолжительность жизни яйцеклетки). Причем предполагается, что овуляция происходит точно в середине менструального цикла. Например, при продолжительности менструального цикла 28 дней, овуляция произойдет на 14–15-й день, а значит, «опасными» будут все дни, начиная с 9-го и заканчивая 17-м.
Для начала нужно в течение года фиксировать в дневнике продолжительность менструального цикла. Затем определить самый короткий и самый длинный менструальный цикл. Дату начала «опасного» периода рассчитывать исходя из продолжительности самого короткого, а дату конца — исходя из продолжительности самого длинного.
Календарный метод контрацепции подходит только для женщин со стабильным менструальным циклом. В этом случае его эффективность, по данным ВОЗ, приближается идеалу.
Повысить эффективность календарного метода защиты от беременности можно, дополнив его температурным, позволяющим точно определить день, в который обычно происходит овуляция.
Температурный метод предполагает регулярное измерение базальной температуры. Ее нужно измерять в прямой кишке утром, сразу после пробуждения, не вставая с постели. Примерно за 2–3 дня до овуляции температура начинает снижаться и падает на 0,3–0,5 °С. Затем резко повышается (в этот момент происходит овуляция) и остается высокой на протяжении всей второй фазы менструального цикла. Определив овуляцию, можно рассчитать, в какие дни требуется дополнительная защита от беременности.
Температурный метод эффективен. Статистическое исследование ВОЗ показало, что всего 0,4 % женщин, использовавших его в течение года, столкнулись с проблемой нежелательной беременности.
Что делать, если забеременеть не получается?
По наблюдениям, около 13 % пар, не имеющих серьезных проблем со здоровьем, мечтают о детях, но у женщины не получается забеременеть. Пара может считаться бесплодной, если на протяжении одного и более года ведется активная половая жизнь без применения контрацепции, но у женщины не наступает беременность.
Если забеременеть долго не получается, будущим родителям следует пройти обследование
Важно, чтобы мужчина тоже посетил врача и сдал анализы, так как проблемы в работе репродуктивной системы могут быть не только у будущей мамы, но у будущего отца.
Цель обследования – выявить причину бесплодия. И после этого, конечно же, сделать все возможное, чтобы наступила беременность
Нарушения в работе мужской репродуктивной системы могут быть разными – от варикоцеле или инфекционных заболеваний до ухудшения качества спермы по неизвестной причине. Не всегда мужчине требуется хирургическое лечение или прием гормонов. Например, в случае воспалительных процессов, врач назначит антибактериальные препараты. А в случае недостаточного количества сперматозоидов, способных к оплодотворению, может потребоваться прием Сперотона – препарата, который доказал свою эффективность в данной ситуации.
Нарушения в работе женской репродуктивной системы тоже носят разный характер: от гормональных проблем до стрессов. Зачать ребенка может мешать высокий уровень пролактина, или отсутствие овуляции, непроходимость маточных труб, тонкий эндометрий, различные воспалительные процессы и т.д. Лечение женщины от бесплодия подбирается в зависимости от причины. В частности, женщинам со сниженной фертильностью из-за недостаточной толщины эндометрия, нерегулярного цикла или высокого уровня пролактина может быть назначен комплекс Прегнотон, с витаминами, минералами, аминокислотами и экстрактом витекса.
Мужской и женский факторы бесплодия одновременно выявляются примерно у 20 % бесплодных пар. Причем причина может быть именно в партнерстве – например, иммунологическая несовместимость или несовпадение комбинации генов будущих родителей. А может быть так, что фертильность снижена у каждого из родителей, что в итоге уменьшает вероятность зачатия практически до нуля
Важно отметить, что нередко причиной ненаступления беременности являются заболевания, передающиеся половым путем, которые протекают бессимптомно у обоих партнеров. В таком случае будущим родителям достаточно пройти курс лечения.
Идиопатическое бесплодие – ситуация, когда обследования не показывают отклонений ни у мужчины, ни у женщины, а зачатия не происходит.
Главное, помнить, что сегодня медицина умеет решать множество проблем, вызывающих бесплодие. И специалисты, безусловно, подберут самый эффективный для вашего случая. В арсенале современных репродуктологов самые разные средства – от проверенных витаминно-минеральных комплексов до вспомогательных репродуктивных технологий (ВРТ).
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
ВНУТРИМАТОЧНАЯ КОНТРАЦЕПЦИЯ
Внутриматочная контрацепция (ВМК)связана
с введением в матку внутриматочных средств (ВМС), изготовленных из
инертных веществ (серебро; золото; пластмасса; пластмасса; содержащая
медь или серебро). Некоторые ВМК содержат гормоны, которые постепенно
выделяются в организм. История создания и широкого внедрения в практику
ВМК началась с 60-х годов прошлого столетия. В настоящее время формы ВМК
и материалы их самые различные. Заканчиваются внутриматочные
контрацептивы нитями, за которые при необходимости потягиванием возможно
удалить ВМС из полости матки.
Наиболее часто
используются следующие ВМК (рис. 33.2): медь содержащие (Copper T-380,
Мультилоад); Мирена, представляющая собой T-образный контрацептив с
полупроницаемой мембраной, выделяющей ежедневно гестагены
(левоноргестрел).
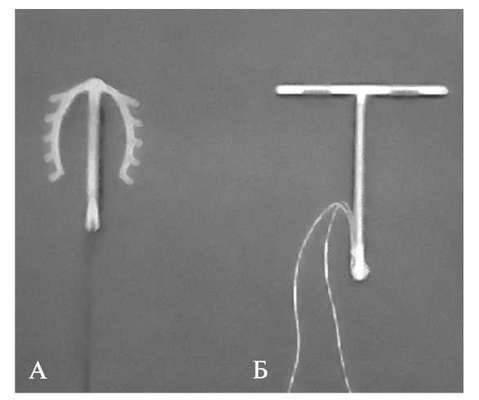 Рис. 33.2. Внутриматочные контрацептивы. А – Multiload; Б – Copper T-380
Рис. 33.2. Внутриматочные контрацептивы. А – Multiload; Б – Copper T-380
Методика
введения ВМК заключается в следующем: шейка матки обнажается зеркалами,
обрабатывается дезинфицирующим веществом, передняя губа ее
захватывается пулевыми щипцами. Измеряют длину полости матки зондом и
подбирают соответствующий размер контрацептива. ВМС размещают в матке
специальную трубку – проводник, которая без расширения шеечного канала
вводится в полость матки до дна и специальным пушером контрацептив
выталкивается. Нити подрезают, оставляя 2-3 см их длины.
Обычно контрацептив располагается в ее полости без труда, если его размер сопоставим с размером матки.
ВМК рекомендуется вводить на 6-8 день менструального цикла, когда наличие беременности исключено.
Почему этому придается такое значение?
Для современного человека планирование беременности – это не прихоть и не дань некоей «моде» на правильный образ жизни. В настоящее время отмечаются ухудшение общей экологической обстановки, урбанизация с нарастанием количества городских жителей, склонность большинства людей к употреблению недостаточно здоровой пищи и к гиподинамии… Эти и многие другие внешние факторы негативно влияют на функционирование всего организма и способны нарушать работу половых желез. К тому же достаточно часто женщины задумываются о рождении ребенка уже после 30 лет. А ведь уже в этом возрасте активность яичников начинает постепенно снижаться, да и овариальный резерв может быть уже невелик.
В результате многие пары сейчас испытывают проблемы с зачатием и последующим вынашиванием ребенка. Планирование – это период, когда оба будущих родителя стараются максимально избегать действия основных негативных факторов. А назначаемое при необходимости лечение позволяет устранить или хотя бы скорректировать уже возникшие отклонения, что облегчит в последующем зачатие.
Важно понимать, что заболевания нередко протекают скрыто, без явных симптомов. И обследование на этапе планирования иногда выявляет состояния, являющиеся серьезным препятствием для естественного наступления беременности
При этом человек считает себя абсолютно здоровым, ведь его субъективно ничего не беспокоит.
Некоторые из таких заболеваний можно устранить хирургическим путем. Например, врачам удается восстановить проходимость маточных труб, удалить варикозно расширенные вены яичка, ликвидировать спайки, опухолевидные образования и дополнительные перегородки в полости матки… У женщин могут диагностироваться нарушения свертываемости крови, которые с началом беременности декомпенсируются и приводят к недостаточному кровоснабжению развивающегося ребенка. Нередко выявляются также различные латентно (скрыто) протекающие инфекционные заболевания, которые способны привести к заражению и гибели эмбриона.
Именно поэтому грамотное планирование беременности – это в первую очередь полноценное обследование для исключения наиболее распространенных заболеваний.
Что нужно знать о зачатии здорового ребенка после 30 лет?
Сегодня от понятия «поздно рожающая» официальная медицина почти отказалась. Специалисты считают, что при нормальной подготовке и медицинском наблюдении женщина в состоянии выносить и родить здорового ребенка без непоправимого ущерба для себя и в тридцать, и в сорок лет.
Однако возраст будущей мамы все-таки следует учитывать по двум причинам: после тридцати лет снижается фертильность и возрастает вероятность генетических заболеваний у ребенка.
То есть подготовка к зачатию нужна еще и для того, чтобы увеличить шансы забеременеть и снизить риск генетических аномалий.
Как увеличить шансы забеременеть?
В норме врачи отводят год на зачатие ребенка. То есть, если с первого раза не получилось забеременеть, паниковать не стоит. Но ждать целый год, месяц за месяцем надеясь на зачатие, – нелегкое психологическое испытание для тех, кто уже мечтает о малыше.
Специально для женщин, которые планируют стать мамами после 30 лет, разработан комплекс Прегнотон, упоминавшийся выше. Благодаря экстракту витекса и йоду он поможет восстановить гормональный фон и нормализовать цикл. Однако в Прегнотоне есть и другие компоненты, которые влияют на вероятность наступления беременности. Аргинин улучшает состояние эндометрия, витамины группы В, а также Е и С нужны для нормализации работы яичников и нормального протекания овуляции. К тому же в его составе есть и фолиевая кислота, о необходимости приема которой говорилось выше.
Весь комплекс полезных веществ направлен на улучшение работы женской репродуктивной системы, особенно у женщин после стрессов, повышенных нагрузок или ведущих малоактивный образ жизни. Исследования показали, что прием Прегнотона повышает вероятность наступления беременности.
Как передать ребенку здоровые гены?
У женщин старше 35 лет с каждым годом повышается риск рождения детей с генетическими отклонениями. Это связано с тем, что запас яйцеклеток закладывается еще до рождения. И все, происходящее с женщиной, влияет и на них, вызывая повреждения как самой яйцеклетки, так и генетического материала, который она несет. И чем старше женщина, тем больше факторов действовали на нее в течение жизни:
- Хронические заболевания и острые воспалительные процессы, причем не только органов репродуктивной системы.
- Различные лекарства, включая антибиотики или гормональные средства.
- Жизнь в промышленной местности или экологически неблагоприятном районе, даже в детском возрасте.
- Загрязненный воздух, регулярное вдыхание паров краски (например, при работе парикмахером) или автомобильных выхлопов (например, стоя в пробке) и т.д.
- Пища с консервантами и искусственными добавками.
- Воздействие электромагнитного излучения.
Как видим, в современном мире не избежать влияния на генетический материал, заключенный в яйцеклетках. Поэтому хотя бы за три месяца до зачатия женщине стоит позаботиться о приеме антиоксидантов, чтобы защитить созревающие яйцеклетки от повреждений. К таким антиоксидантам относятся витамины Е и С, цинк и селен, входящие в состав Прегнотона. Однако если женщина понимает, что в течение жизни сталкивалась с большим количеством негативных факторов или живет в большом городе, то стоит прибегнуть к усиленной антиоксидантной защите. Для этой цели подойдет антиоксидантный комплекс Синергин. Кстати, его прием разрешен и во время беременности – для предупреждения осложнений у женщин, старше 35 лет.
Ребенок – это счастье. Но чтобы он родился здоровым, от будущей мамы требуется осознанное отношение к зачатию.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Обследование щитовидной железы
Развитие беременности и здоровье малыша во многом зависит от состояния щитовидной железы женщины. Нехватка или избыток тиреотропного гормона (ТТГ) приводит к различным проблемам и нарушениям:
- замирание беременности;
- преждевременные роды;
- отслойка плаценты;
- нарушение психофизического развития малыша;
- появление гестационного сахарного диабета;
- развитие гестоза (сильного токсикоза);
- слишком сильное кровотечение после родов;
- пороки развития нервной трубки у эмбриона.
ТТГ является гормоном, обязательным для сдави при планировании беременности. Нормой считается показатель 0,4-4 мЕд/л. Идеальным для зачатия является показатель 1-2 мЕд/л. При гипо- или гипертериозе женщине назначают лечение под наблюдением врача, потому что резкое падение гормона вызывает сердечно-сосудистые проблемы.
Учитывая распространённость проблемы с щитовидной железой, нередко у женщины, сдающей анализы перед беременностью, обнаруживаются совсем другие проблемы со здоровьем, о которых она и не подозревала
Вот почему так важно знать состояние своей щитовидной железы до зачатия







